Como realizar o exercício do agachamento
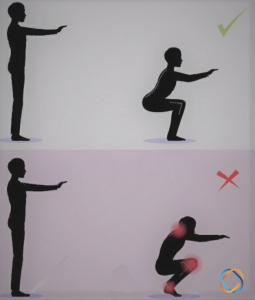
Agachar é um movimento natural do ser humano, que está envolvido em vários movimentos do dia a dia. Nesse contexto, o agachamento é considerado um dos principais movimentos para melhorar a qualidade de vida, devido à sua habilidade de recrutar vários grupos musculares, uma vez que muitas atividades diárias necessitam da coordenação e interação simultânea de vários grupos musculares. Além disso, este exercício também tem boa capacidade de ativação da musculatura do tronco.
Os benefícios proporcionados pelo agachamento estão associados à sua correta execução, sendo um movimento seguro e efetivo quando realizado com técnica adequada. Por outro lado, o agachamento é um movimento complexo e, havendo uma execução incorreta, esta poderá acarretar aumento de risco de lesões, como, por exemplo, distensões de músculos e ligamentos, discos intervertebrais rompidos, espondiloses e espondilolistese. Dessa forma, o entendimento da correta execução e possíveis variações do exercício serão de grande importância para se atingir o benefício desejado proporcionado pelo exercício, bem como reduzir as lesões relacionadas.
EXECUÇÃO
- O olhar e o posicionamento da cabeça deve ser à frente para que não influenciem na postura;
- os pés devem estar com distância ligeiramente superior à largura dos ombros, com os tornozelos levemente abduzidos.
- O executante, então, agacha flexionando o quadril, joelhos e realizando a dorsiflexão dos tornozelos, mantendo a coluna vertebral alinhada e a boa postura
- Por fim, quando a profundidade desejada for atingida, o praticante reverte a direção, ascendendo de volta para a posição inicial estendendo o quadril, os joelhos e flexionando os tornozelos.
- No momento de transição entre a fase ascendente (ação concêntrica) e descendente (ação excêntrica), não é necessário realizar a extensão total da articulação do joelho, pois esse será um ponto de descanso, no qual o músculo reduz substancialmente sua ativação. Ou seja, uma mínima flexão do joelho deve ser mantida ao final do ciclo de cada repetição.
- Quanto à respiração, orienta-se inspirar na fase excêntrica (descendente) e expirar na fase concêntrica (ascendente). Esta coordenação fará com que, ao final da fase excêntrica, os pulmões estejam cheios, o que auxilia na estabilização da coluna vertebral.
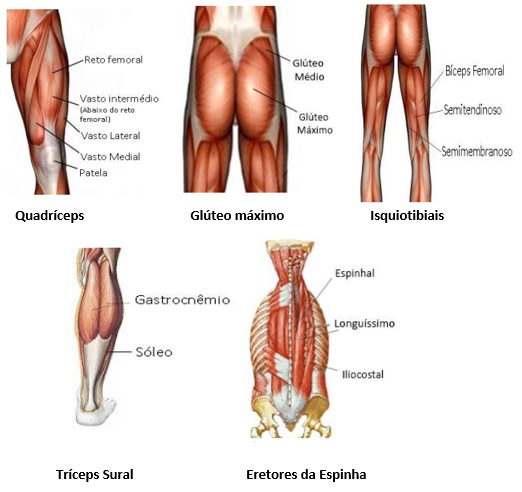
Esse exercício permite uma grande ativação dinâmica de quadríceps e glúteos, sendo estes considerados os motores primários nas articulações de joelho e quadril, respectivamente, logo, são esses os músculos-alvo a serem trabalhados no agachamento. Além de quadríceps e glúteo, os isquiotibiais também têm uma ativação na extensão do quadril, os músculos adutores e abdutores de quadril atuam como estabilizadores nessa articulação, e o sóleo e gastrocnêmico atuam na flexão plantar.
Ainda, a partir do agachamento, existe uma atividade isométrica importante de músculos estabilizadores, incluindo abdominais, eretores da espinha, trapézio, romboides, entre outros, para estabilização do tronco. No geral, é estimado que mais de 200 músculos são 12 ativados durante a execução do agachamento grupos musculares envolvidos. Como mencionado anteriormente, o movimento de agachamento recruta e solicita uma quantidade muito grande de músculos.
 ARTICULAÇÕES ENVOLVIDAS
ARTICULAÇÕES ENVOLVIDAS
O movimento de agachamento solicita o trabalho basicamente de quatro articulações: joelho, coluna vertebral, quadril e tornozelo. Cada uma dessas sofre a influência do movimento e possui um papel específico na sua execução. Compreender um pouco mais sobre estas questões e estas estruturas é de grande valia para uma boa e correta prática.
As forças de compressão tibiofemural e patelofemoral aumentam à medida que se aumenta a flexão do joelho. Em um estudo de revisão, Escamilla indicou que a maior força de compressão patelofemoral no agachamento foi a 130 graus de flexão do joelho. Todavia, é importante ressaltar que, em um joelho saudável, a força de tensão máxima suportada pelo tendão patelar e pelo tendão do quadríceps são maiores do que as tensões promovidas pelo agachamento, quando realizado com carga e técnica correta, fazendo com que a probabilidade do agachamento de exceder o limiar de capacidade dos tendões seja mínima.
Quanto à amplitude ideal do agachamento, existe muita referência ao “agachamento paralelo”, que deve ser realizado até que as coxas fiquem paralelas ao solo, promovendo um ângulo de aproximadamente 90 graus de flexão dos joelhos. A teoria para essa recomendação estaria baseada na ideia de que o agachamento, em ângulos superiores a 90 graus de flexão do joelho, seria potencialmente lesivo ao joelho, porque, ao flexionar o joelho em ângulos maiores que 90 graus, isso aumentaria a força de compressão tibiofemoral e patelofemoral. Entretanto, análises de vários estudos científicos indicam que as maiores forças de compressão e de cisalhamento no agachamento ocorrem justamente nos ângulos próximos a 90 graus de flexão de joelho , observando ainda uma tendência de redução nas forças, à medida que a amplitude de flexão do joelho aumenta. Considerando que, para realizar um agachamento de até 90 graus, a carga absoluta é geralmente maior em comparação com o agachamento em maiores flexão do joelho, e que as forças compressivas e de cisalhamento são proporcionais à carga utilizada, os movimentos parciais irão impor uma maior força de compressão em comparação ao agachamento profundo devido à maior carga. Portanto, a relação entre carga e profundidade também deve ser considerada
Uma pergunta importante é: a qual amplitude o praticante deve agachar? Considera-se a amplitude ideal aquela em que o executante consiga realizar o movimento sem que haja um aumento no risco de lesões.
ERROS FREQUENTES ENCONTRADOS DURANTE A EXECUÇÃO DO AGACHAMENTO
VALGO DINÂMICO
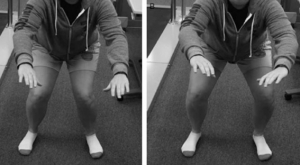
Alguns indivíduos, ao executar o agachamento, produzem um valgo dinâmico no joelho, movimento que aproxima os joelhos. Isso deve ser evitado, porque pode causar desgaste nas cartilagens dos joelhos, denominado condromalácia patelar.
O valgo dinâmico é observado com maior frequência em mulheres, devido ao quadril normalmente mais largo em relação aos homens. Agachamento com valgo dinâmico.
Procedimentos devem ser tomados para evitar o valgo dinâmico, que, durante o agachamento, ocorre, sobretudo, devido a um desequilíbrio muscular. Embora o efeito possa ser observado no joelho, a causa está na musculatura da articulação do quadril, já que o valgo dinâmico é causado por uma adução e rotação interna do quadril. O seu principal fator é que os músculos abdutores de quadril, que deveriam equilibrar a articulação e evitar esse movimento, podem estar enfraquecidos, especificamente o glúteo médio e o tensor da fáscia lata, importantes abdutores do quadril. Logo, será prudente trabalhar o fortalecimento específico desses músculos.
Uma abordagem simples é a colocação de um elástico tensionado logo abaixo dos joelhos durante o agachamento, que fará com que o executante projete os joelhos para fora para manter o elástico tensionado. Além disso, caso o valgo dinâmico ocorra nos maiores ângulos de flexão do joelho, deve-se, então, limitar a profundidade do agachamento a ângulos em que o valgo dinâmico não ocorra. Utilização de elástico logo abaixo do joelho para reduzir o valgo dinâmico.
A PROJEÇÃO DO TRONCO A FRENTE

Aumenta a sobrecarga na região lombar, logo, esse é um movimento que deve ser evitado. Agachamento com projeção excessiva do tronco à frente. Alguns dos fatores que induzem a maior projeção do tronco à frente são:
1) falta de mobilidade no tornozelo;
2) desproporção entre o comprimento do fêmur e do tronco, sendo maior comprimento relativo do fêmur e menor comprimento relativo do tronco;
3) menor distância entre os pés;
4) desequilíbrio entre a força do 26 quadríceps e glúteo máximo, havendo uma maior força relativa dos glúteos;
5) maior intenção de, desnecessariamente, ativar os extensores do quadril (glúteo máximo e isquiotibiais). Outro fator que contribui é preocupação excessiva com a projeção do joelho à frente da linha da ponta dos pés.
Ao limitar os joelhos à linha da ponta dos pés, aumenta-se a força na parte inferior da coluna, comparativamente ao agachamento realizado de forma natural. Dessa forma, pode ser necessário que os joelhos passem de forma natural à linha da ponta dos pés. Realização de agachamento com os pés próximos na prática, observa-se que existe uma crença de que a ativação dos vastos será alterada com a alteração da distância entre os pés. Entretanto, os estudos científicos não indicam alteração na ativação dos vastos com afastamento ou aproximação dos pés.
Na verdade, isso nem deveria ser esperado, uma vez que, em primeiro lugar, é praticamente impossível ativar isoladamente algum dos vastos com exercícios resistidos; em segundo lugar, aumentar a distância entre os pés (abduzindo o quadril) ou aproximar os pés (aduzindo o quadril) não altera o comprimento dos vastos, uma vez que estes, por serem músculos de natureza monoarticuar, cruzam somente a articulação do joelho. Assim, abduzir o quadril (afastar os pés) ou aduzir o quadril (aproximar os pés) não afeta significativamente os vastos. Entretanto, realizar o agachamento com maior distância entre os pés aumenta a ativação do glúteo máximo.
Referências Bibliográficas:
- Escamilla RF, Fleisig GS, Lowry TM, Barrentine SW, Andrews JR. A three-dimensional biomechanical analysis of the squat during varying stance widths. Med Sci Sports Exerc.
- 2001;33(6):984-98Zheng N, Fleisig GS, Escamilla RF, Barrentine SW. An analytical model of the knee for estimation of internal forces during exercise. J Biomech. 1998;31(10):963-7.
















 ARTICULAÇÕES ENVOLVIDAS
ARTICULAÇÕES ENVOLVIDAS



 Fale Conosco
Fale Conosco